髙橋直生先生「これまで見逃されてきた新しいタイプの腎炎を発見」JASNに掲載
平成29年8月31日
学術研究院医学系部門 腎臓病態内科学分野髙橋 直生助教らが発表した論文「免疫グロブリン陽性の形質細胞を伴った尿細管間質性腎炎」が、米国科学雑誌(JASN)に掲載。
研究記者説明会:高橋直生先生 「通常の検査では見逃されてきた新しいタイプの腎炎を発見」について報道発表を行いました。
【著 者】
髙橋 直生 学術研究院医学系部門 腎臓病態内科学分野
これまで見逃されてきた新しいタイプの腎炎を発見
本研究成果のポイントとまとめ
◆これまで、血液中に存在するウイルスや細菌などから生体を防御する蛋白質「免疫グロブリン」などが尿細管間質に多く浸潤していることで診断されてきた腎炎に、通常の検査では見逃されてきた新たな腎疾患があることが分かった。
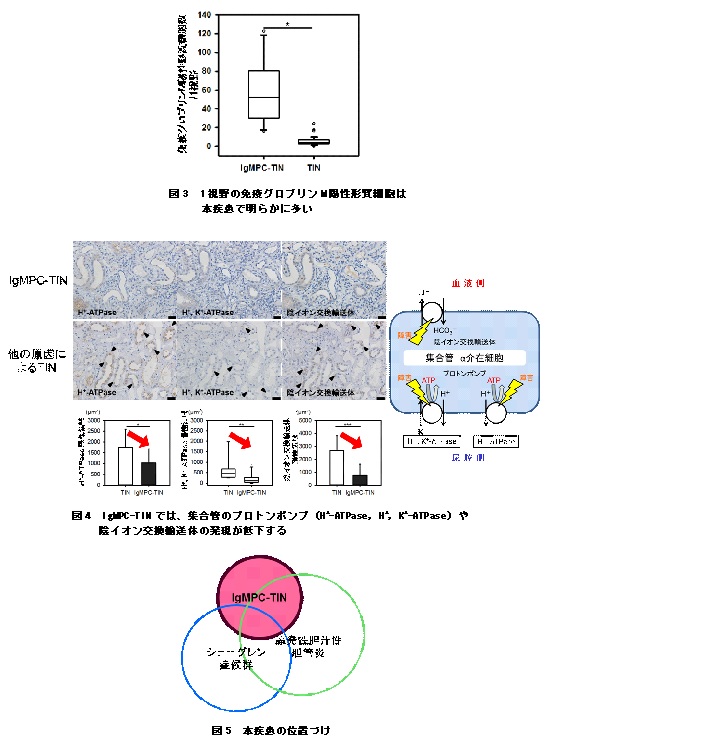
◆この病気は、尿の酸性化の障害や尿からの糖の漏れ出しなどの腎症状に加えて、高頻度に他の自己免疫病「原発性胆汁性胆管炎」や「シェーグレン症候群」を合併している事を世界で初めて明らかにした。
◆今回発見した腎炎の発症メカニズムの解明と未診断の患者を掘り起こすための診断基準の作成によって、腎臓病の新たな治療法の開発につながることが期待される。
<成果の概要>
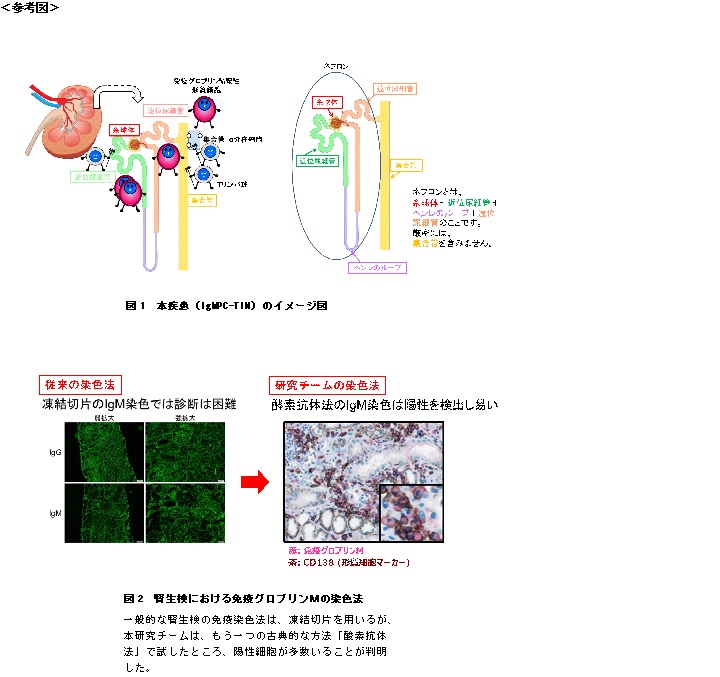
| 腎臓は血液を濾過して老廃物や塩分を尿として体の外へ排出します。
このとき、腎臓内で「血液をろ過して、老廃物を外へ排出する」という腎臓の基本的な働きを個々に行う「ネフロン」というところがあります。糸球体と尿細管で構成しており、大きく分けると糸球体は、体内から排泄すべき毒素やミネラル成分、水を濾過するフィルターの役割を担い、尿細管間質(注1)は、フィルターで濾過された毒素以外で体に必要なものを再度吸収します(図1)。 この糸球体や尿細管間質に炎症が起きると腎炎を引き起こします。なかでも、「尿細管間質性腎炎」はリンパ球と呼ばれる炎症細胞と、血液中に存在するウイルスや細菌などから生体を防御する蛋白質「免疫グロブリン(注2)」を産生する形質細胞(注3)が尿細管間質に多く浸潤していることで診断されます。形質細胞は一般的に免疫グロブリン「G」を作り出す細胞と考えられていましたが、近年、免疫グロブリン「M」を作り出す形質細胞が存在することが明らかになりました。本研究チームは2010年に免疫グロブリンMを作り出す形質細胞が尿細管間質に多く浸潤する一人の患者様の存在を世界に先駆けて報告しています。 本研究では、ヒト腎生検組織(注4)を用いた全国の多施設との共同研究を行い、免疫グロブリンM陽性の形質細胞が腎臓に多く存在する「新しい」腎疾患を発見し、IgMPC-TINと名付けました。また、「尿細管性アシドーシス(尿を酸性化できない病気)(注5)」、「ファンコニー症候群(アミノ酸や糖が尿中に漏れ出す病気)(注6)」、「抗ミトコンドリア抗体陽性(注7)」を高頻度に合併していることを世界で初めて突き止めました。現時点でこの腎疾患の頻度は、全国の腎生検0.06%と少ないものの、これまで見逃されてきた可能性が高く、まだ未診断例が多数存在することが想定されます。また、尿細管性アシドーシスの原因は、血液が酸性に傾いた際に尿の酸性化を促す役割を担う集合管のプロトンポンプ(注8)や陰イオン交換輸送体(注9)の発現が低下していることも明らかになりました。 これまでは「原因が不明の尿細管間質性腎炎」と診断され、ステロイドによる治療が行われてきたのが現状です。未だ病気の起こる過程(メカニズム)は明らかになっておらず、どのくらいの期間、どのくらいの量のステロイド治療が有効なのか、それともまた別の治療法が適しているのか、分かっていません。まずは、本研究からメカニズムの解明を進め、「診断のための基準」をつくり、新たな治療法の確立を目指します。 |
<研究の背景と経緯>
腎臓には、大きく分けて糸球体と呼ばれる体内から排泄すべき毒素やミネラル成分や水を濾過するフィルター部分と、尿細管間質と呼ばれる一旦フィルターで濾過された毒素以外で体に必要なものを再度吸収する部分があります(図1)。よく知られているのは糸球体の炎症で糸球体腎炎と呼ばれますが、尿細管間質(注1)の炎症である尿細管間質性腎炎(TIN)という病気があります。尿細管間質性腎炎の原因は多彩で、薬剤によるものや自己免疫疾患や腎移植の拒絶反応によるもの、日本から最初に報告された免疫グロブリン(注2)G4 (IgG4)症候群などが有名です。これら尿細管間質性腎炎は、腎生検(注4)でリンパ球と呼ばれる炎症細胞と形質細胞(注3)と呼ばれる免疫グロブリンG産生細胞が尿細管間質に多く浸潤していることで診断されます。そしてこの形質細胞は一般的に免疫グロブリン「G」を作り出す細胞と考えられていましたが、近年、免疫グロブリン「M」を作り出す形質細胞が存在することが明らかになりました。
2010年本研究チームは、免疫グロブリンMを産生する形質細胞が尿細管間質に多く存在する一人の患者様の存在を世界に先駆けて報告し、その患者様は、尿糖、アミノ酸尿(注10)、尿の酸性化障害などの腎症状と抗ミトコンドリア抗体(注7)が陽性で原発性胆汁性胆管炎(注11)と呼ばれる肝臓障害を合併し、血液中の免疫グロブリンMが高値でした。このような症状と腎臓の組織像が偶発的に生じているのか、同様な症状や腎組織像をもつ病気の方が他に存在するのかは全く分かっていませんでした。
<研究内容と成果>
本研究チームは、血液中の免疫グロブリンM値が高く、腎生検で尿細管間質性腎炎と診断された患者様の腎生検標本を全国の共同研究機関から提供頂き、免疫グロブリンMを作り出す形質細胞が尿細管間質に多く存在する腎疾患をもつ13人の患者さんを見いだし、その患者さんの血液検査や尿検査の特徴、合併する腎臓以外の臓器障害、治療経過などを解析しました。その結果、13人の患者さんから多くの共通点が見つかり、免疫グロブリンM陽性形質細胞が主体の「尿細管間質性腎炎(IgMPC-TINと名付けました)」という新たな腎疾患概念を世界に向けて提唱することにしました(図1)。これまで腎生検が行われれば、必ず凍結切片による蛍光IgM染色が行われて来ましたが、図2に示すように陽性像が明確でないために、見逃されてきたと考えられます。本研究チームは、もう一つの免疫染色法である酵素抗体法によるIgM染色を行い、IgM陽性細胞が多数存在する腎臓病を見いだしました(図2)。その組織像を呈する患者さんの100%に遠位型尿細管性アシドーシス(注5)、92%にファンコニー症候群(注6)の合併を認め、抗ミトコンドリア抗体の陽性率は82%でした。しかしながら、抗ミトコンドリア抗体の陽性率が高いとされる原発性胆汁性胆管炎の合併は46%に過ぎませんでした。目や口腔内の乾燥症状を来す自己免疫疾患であるシェーグレン症候群も31%に合併していました(図5)。そもそも、免疫グロブリンGを産生する形質細胞が多く認められる腎疾患はすでに確認されていましたが、免疫グロブリンMを産生する形質細胞が多く認められる腎疾患は知られていません。現時点でこの腎疾患の頻度は、全腎生検で判明した全国の0.06%と少ないですが、当院の腎生検における頻度は全国比の10倍以上にのぼります。われわれはこのような病気がありうることを「知っている」ので、疑い症例に対して積極的に酵素抗体によるIgM染色を行っているため、診断率が向上していると考えられます。
本疾患の腎組織を顕微鏡の強拡大倍率で観察すると、他の原因による尿細管間質性腎炎より明らかに多くの免疫グロブリンM陽性細胞が存在していました(図3)。また、尿細管を直接傷害しているのは、免疫グロブリンM陽性形質細胞ではなく、Tリンパ球でした(図1)。腎臓内の免疫グロブリンM陽性形質細胞がどのような役割を担っているのかは、まだよく分かりません。
また、尿の酸性化のために集合管(注12)に発現している2種類のプロトンポンプ(注8)と陰イオン交換輸送体(注9)の発現も減少していることが判明し(図4)、これらが尿細管性アシドーシスの一因になっていると考えられました。現時点で、われわれは、本IgMPC-TINを図5のような位置づけの疾患群であると考えています。
本研究は、日本学術振興会(JSPS)科研費JP17K09692 (代表研究者:髙橋直生助教、共同研究者:岩野正之教授)、JP15H04836 (代表研究者:岩野正之教授)の助成を受けて行われました。
<今後の展開>
本研究によって、腎臓に免疫グロブリンM陽性形質細胞が多く存在する尿細管間質性腎炎の存在が明らかになりました。しかし、どのようなメカニズムでこのような腎臓病が発症してくるのは、全く解明できていません。また、腎臓内の免疫グロブリンM陽性形質細胞の役割もよく分かっていません。今後は、この腎臓病の発症メカニズムの解明を進めてゆくとともに、未診断の患者様を掘り起こすための診断基準の作成を行い、現状ではステロイド薬のみが本疾患に対する有効と考えられている治療法ですが、ステロイド薬以外の副作用の少ない治療法の開発を目指したいと考えています。
2017年9月8日 福井新聞に掲載

2017年9月8日 日刊県民福井に掲載

〈用語説明〉
(注1)尿細管間質
尿細管は、糸球体(フィルター)で濾過された原尿がその後に通過する細長い管状の部分のことで、近位尿細管、遠位尿細管、集合管が含まれている。フィルターで濾過された毒素以外で体に必要なものを再度吸収する役割をもっている。そして、その周囲は間質と呼ばれている。
(注2)免疫グロブリン
血液中に存在するウイルスや細菌などから生体を防御するための蛋白質であり、構造により免疫グロブリンG (IgG)、免疫グロブリンM (IgM)、免疫グロブリンA (IgA)、免疫グロブリンD (IgD)、免疫グロブリンE (IgE)などの種類に分類される。
(注3)形質細胞
免疫グロブリンGを産生・分泌するBリンパ球が成熟した細胞である。CD38やCD138などの表面マーカーが陽性である。通常、免疫グロブリンMは、Bリンパ球から産生・分泌されると考えられていたが、近年免疫グロブリンMを産生する形質細胞があることが判明している。
(注4)腎生検
腎臓の組織の一部を採取し、顕微鏡を用いて腎臓病の診断をする検査のこと。
(注5)尿細管性アシドーシス
尿細管から尿中に酸を排泄することが出来ない病態である。尿細管の障害部位により、近位型、遠位型、4型に分類される。
(注6)ファンコニー症候群
腎臓における近位尿細管の障害で、近位尿細管で再吸収するべき、糖、アミノ酸、リン、尿酸などが再吸収できない病態の総称である。1931年ファンコニーらが、くる病、低身長、尿糖、低リン血症などを呈した小児例を報告したことからこのように呼ばれる。
(注7)抗ミトコンドリア抗体
細胞内器官で細胞のエネルギー源になるミトコンドリアに対する自己抗体であり、原発性胆汁性胆管炎の患者さんの血液中に95%の頻度で検出される。しかし一般人口での抗ミトコンドリア抗体の陽性率は0.16-1.0%であり、一般人口の原発性胆汁性胆管炎の割合0.02-0.04%より多い。
(注8)プロトンポンプ
胃にもプロトンポンプが発現しているが、集合管細胞にも尿腔側にH+-ATPase、H+, K+-ATPaseと呼ばれる2種類のプロトンポンプが発現し、ATPエネルギーを利用して尿中に酸(H+)を輸送排泄している(図4)。
(注9)陰イオン交換輸送体
集合管細胞の血管側に発現しているポンプで血液中からHCO3–を汲み出し、代わりに尿細管細胞内のCl–を血液中に移動させる(図4)。
(注10)アミノ酸尿
アミノ酸は生体にとって蛋白質を合成する原料として大変重要なものであるため、糸球体で濾過されたアミノ酸は近位尿細管で98%が再吸収され、尿にはほとんど排泄されない。全般的な近位尿細管障害が起こるとアミノ酸尿を生じる。
(注11)原発性胆汁性胆管炎
肝内小胆管の破壊をともなう慢性の自己免疫性の胆汁うっ滞性の肝疾患である。中高年の女性に好発し、肝生検、抗ミトコンドリア抗体陽性、血液検査の胆汁うっ滞性肝機能異常から診断される。
(注12)集合管
糸球体で濾過された尿は、近位尿細管、ヘンレのループ、遠位尿細管を通過し、集合管に至る(図1)。集合管の役割は、酸の排泄、水の再吸収とミネラル再吸収の最終調整である。






